Negli ultimi anni il CBD (cannabidiolo) è passato da curiosità botanica a protagonista del dibattito su benessere e salute. Non è psicoattivo, ha un profilo di sicurezza promettente e si studia per possibili effetti su ansia, dolore e infiammazione.
In parallelo, però, clinici e ricercatori hanno iniziato a chiedersi: “Ok, ma che succede quando entra in scena insieme agli antibiotici?”
Domanda legittima, soprattutto in un’epoca in cui la resistenza antimicrobica cresce più in fretta di quanto crescano le nostre scorte di pazienza. Capire se il CBD “disturbi”, “aiuti” o “ignori” l’azione degli antibiotici è diventato un tema caldo per chi prescrive e per chi assume farmaci.
-
Prodotto in venditaOlio di CBD 15% (1500mg) Broad SpectrumFascia di prezzo: da €24.96 a €40.96Da 24,96 €
-
Prodotto in venditaOlio di CBD 25% (2500mg) Broad SpectrumFascia di prezzo: da €37.76 a €53.76Da 37,76 €
-
Prodotto in venditaOlio di CBD 5% (500mg) Broad SpectrumFascia di prezzo: da €11.40 a €26.40Da 11,40 €
Antibiotici: come funzionano e perché sono essenziali
Gli antibiotici non sono un blocco monolitico: colpiscono i batteri con strategie diverse. Alcuni bloccano la sintesi proteica, altri sabotano la replicazione del DNA, altri ancora “bucano” la parete cellulare fino a far collassare la cellula batterica.
Problema: l’uso improprio (dosaggi errati, interruzioni, prescrizioni non necessarie) ha selezionato negli anni ceppi sempre più resistenti. Il risultato sono infezioni più ostinate, degenze ospedaliere più lunghe, costi sanitari più alti. Da qui l’interesse per approcci integrati che, senza fare magie, possano preservare l’efficacia degli antibiotici o ottimizzarne i dosaggi quando — e solo quando — è sicuro farlo.
Resistenza agli antibiotici: la minaccia che cresce
La resistenza nasce da un meccanismo evolutivo tanto semplice quanto efficace: mutazioni casuali + selezione sotto pressione farmacologica. Chi sopravvive, si replica. Nel giro di pochi cicli, la terapia un tempo efficace diventa smussata.
Per questo la comunità scientifica esplora molecole complementari, come il CBD, che possano — in certe condizioni — “spianare la strada” all’antibiotico o ridurre fattori che peggiorano l’aderenza alla cura.
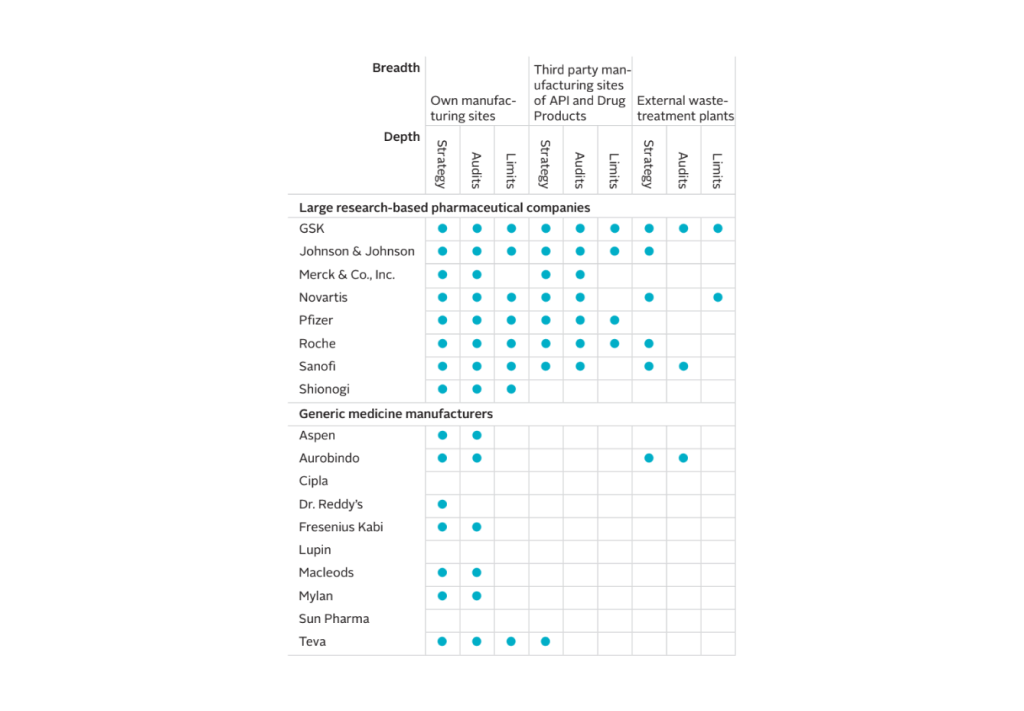
La tabella mostra quali aziende farmaceutiche hanno una strategia per ridurre al minimo l’impatto ambientale degli scarti di antibiotici dalla produzione.
CBD e antibiotici: cosa suggerisce la ricerca (senza hype)
Una parte della letteratura preclinica (quindi in vitro o su modelli animali) ha osservato possibili sinergie tra CBD e specifici antibiotici contro batteri problematici, ad esempio Staphylococcus aureus, campione olimpico di furbizia antimicrobica. In questi modelli, la combinazione CBD–antibiotico ha talvolta ridotto la concentrazione di antibiotico necessaria per ottenere un dato effetto.
Bene? Sì, ma con prudenza: i dati preclinici sono il trampolino, non la piscina olimpica. Servono studi clinici controllati sull’uomo, disegni rigorosi, protocolli chiari e misure di sicurezza ben definite. Fino ad allora, ogni conclusione operativa va presa con le pinze (sterili).
Il nodo delle interazioni: il citocromo P450 in cabina di regia
Qui si gioca la partita più delicata. Il CBD può modulare il sistema enzimatico del citocromo P450 (CYP), responsabile del metabolismo di moltissimi farmaci, inclusi alcuni antibiotici. In particolare, il CBD può inibire isoforme come CYP3A4 e CYP2C19 in funzione di dose, durata e variabilità individuale.
Tradotto: le concentrazioni plasmatiche dell’antibiotico potrebbero aumentare (più effetti, ma anche più effetti avversi) oppure, con meccanismi indiretti, variare in modo non desiderato.
-
Prodotto in venditaOlio di CBD 15% (1500mg) Broad SpectrumFascia di prezzo: da €24.96 a €40.96Da 24,96 €
-
Prodotto in venditaOlio di CBD 25% (2500mg) Broad SpectrumFascia di prezzo: da €37.76 a €53.76Da 37,76 €
-
Prodotto in venditaOlio di CBD 5% (500mg) Broad SpectrumFascia di prezzo: da €11.40 a €26.40Da 11,40 €
Cosa implica, nella pratica? Che l’assunzione concomitante CBD + antibiotico non è un esperimento da fare in autonomia. Conta tutto:
- la classe dell’antibiotico e le sue vie di metabolizzazione;
- la forma del CBD (olio, capsule, spray; i topici sistemicamente rilevano poco, di solito);
- dose e frequenza;
- profilo clinico complessivo (età, funzionalità epatica/renale, comorbidità, altri farmaci).
Serve il parere di un medico o farmacista, punto.
CBD e batteri: effetti diretti? Forse, ma calmi
Alcune ricerche ipotizzano che il CBD interagisca direttamente con le membrane batteriche o faciliti l’ingresso di antibiotici in Gram-negativi notoriamente coriacei. Intrigante, sì. Ma parliamo ancora di ipotesi supportate da dati preliminari. Prima di cantare vittoria serve passare il confine tra “promettente in provetta” e “utile al letto del paziente”.
Benefici indiretti: infiammazione, dolore e aderenza terapeutica
Durante un’infezione, il corpo suona forte: infiammazione, dolore, malessere generale. Se il clinico ritiene appropriato, il CBD potrebbe contribuire al controllo sintomatico (dolore, tensione muscolare, qualità del sonno), migliorando il comfort e quindi l’aderenza alla terapia antibiotica.
Aderenza migliore = meno interruzioni e meno errori = minor rischio di resistenza. È un aiuto “di contorno”, ma quando si gioca una partita lunga, anche la panchina conta.
Sicurezza d’uso: dose, forma, timing (e buon senso)
Se — e solo se — il professionista sanitario dà l’ok all’uso concomitante, valgono alcune buone pratiche:
- Iniziare basso e andare piano. Titolazione graduale con monitoraggio di eventuali reazioni avverse.
- Qualità documentata. Scegliere prodotti con analisi certificate (contenuto cannabinoidi, metalli pesanti, pesticidi, solventi residui).
- Timing ragionato. In alcuni casi, distanziare l’assunzione di CBD e antibiotico può ridurre il rischio di interazioni; va deciso con il medico.
- Diario dei sintomi. Annotare dolore, febbre, energia, sonno aiuta a personalizzare la terapia.
- Niente fai-da-te se ci sono patologie epatiche, politerapie complesse, gravidanza, allattamento, età estreme o età pediatrica.
Quando il medico è imprescindibile (spoiler: quasi sempre)
Non esistono scorciatoie eleganti: classi antibiotiche diverse (penicilline, macrolidi, fluorochinoloni, tetracicline, ecc.) hanno profili metabolici eterogenei. Inoltre, due persone con la stessa ricetta possono metabolizzare in modo diverso a causa di genetica, dieta, altri farmaci. Valutare il “mix” senza una guida professionale significa esporsi a rischi evitabili.
Domande frequenti (FAQ) rapide
Il CBD riduce l’efficacia degli antibiotici?
Dipende dal farmaco, dalla dose, dalle vie enzimatiche coinvolte e dalla fisiologia individuale. In alcuni contesti il CBD può aumentare i livelli plasmatici (potenziando effetti ed effetti avversi), in altri non produrre cambi clinicamente rilevanti. Serve sempre supervisione medica.
Il CBD può sostituire gli antibiotici?
No. Gli antibiotici restano imprescindibili per le infezioni batteriche. Il CBD, se autorizzato, può avere un ruolo di supporto sintomatico o, in futuro, sinergico — ma le evidenze cliniche definitive mancano.
Esistono prove conclusive sull’uso combinato?
Ad oggi le prove più interessanti sono precliniche. La ricerca clinica è in corso e dovrà chiarire indicazioni, dosi, profili di sicurezza e contesti d’uso.
Meglio olio, capsule o topico?
Dipende dall’obiettivo. Per sintomi sistemici, forme orali; per disturbi localizzati, il topico può avere senso ma con limitata esposizione sistemica. Decidere con medico o farmacista.
Conclusioni: prospettiva interessante, prudenza obbligatoria
La coppia CBD + antibiotici è una ipotesi terapeutica che merita studio: da un lato possibili sinergie farmacologiche, dall’altro un potenziale supporto su dolore, infiammazione e sonno. Ma il cuore del problema resta il citocromo P450: interazioni farmacocinetiche possono modificare l’esposizione agli antibiotici e cambiare l’equilibrio tra beneficio e rischio.
Fino a che non avremo trial clinici solidi, l’approccio migliore è: personalizzazione, cautela, monitoraggio. Consulto medico, scelta di prodotti con qualità tracciabile, attenzione al timing e all’aderenza. Così si protegge sia l’efficacia degli antibiotici sia la sicurezza della persona. E se si decide di integrare il CBD in un percorso di benessere durante o dopo la terapia (sempre su indicazione del medico), conviene orientarsi su canali affidabili — il classico CBD shop di riferimento, con etichette complete e assistenza competente.
 Contattaci
Contattaci 





